Qu’est-ce qu’une ostéotomie tibiale de valgisation et dans quels cas est-elle indiquée?
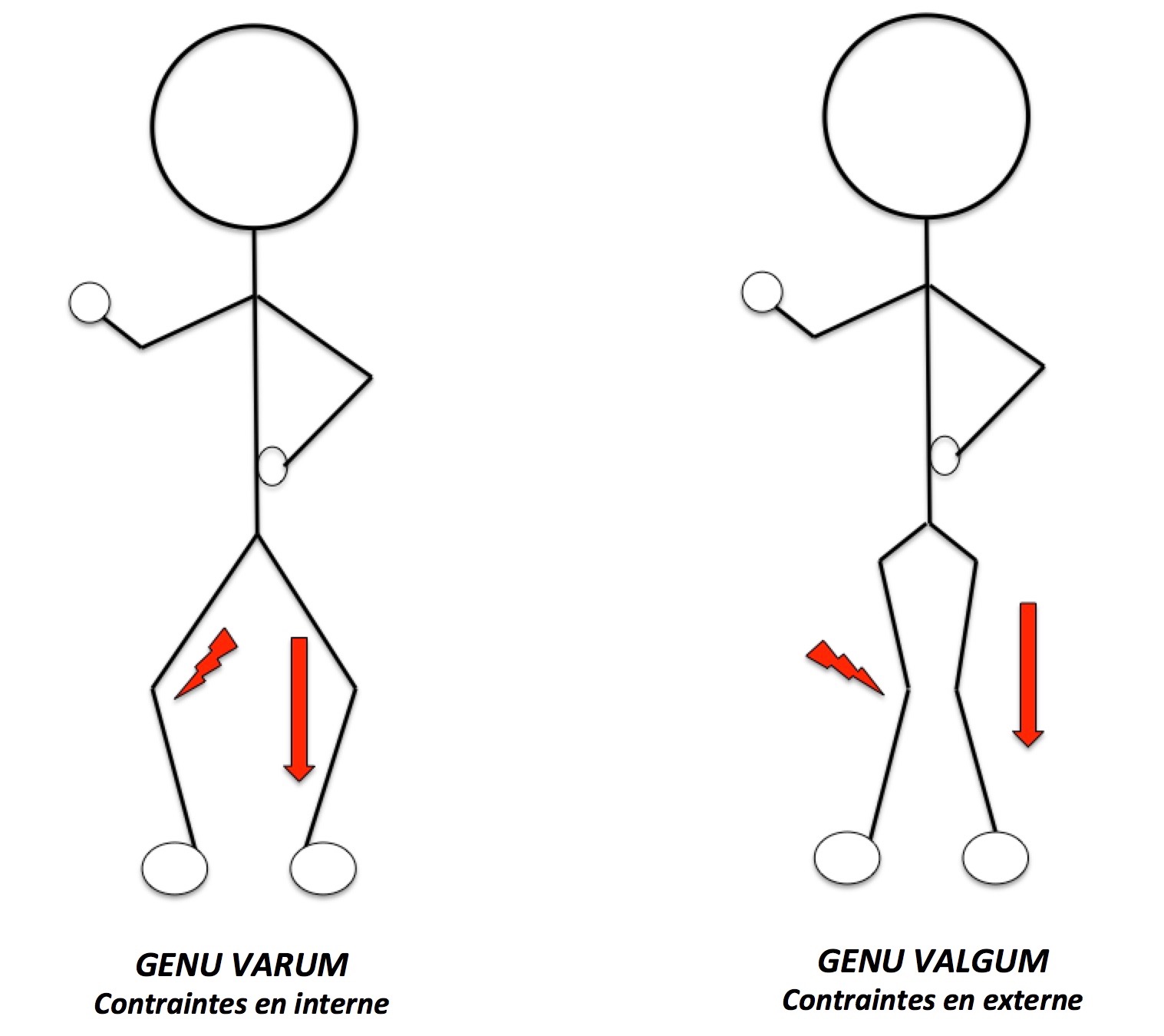
Lorsque vos genoux sont déviés soit vers l’intérieur (jambes arquées ou « genu varum »), soit vers l’extérieur (jambes en X ou « genu valgum »), cela entraine une surcharge mécanique dans le compartiment interne ou externe du genou Cette surcharge peut entrainer à terme une usure prématurée du cartilage donc une arthrose précoce.
En cas d’arthrose précoce, douloureuse et ne touchant qu’un seul compartiment du genou, votre chirurgien pourra vous proposer un traitement logique de cette déviation d’axe, un peu comme pour une voiture qui présente au niveau des roues un défaut de parallélisme et que l’on rectifie pour éviter l’usure des pneus.
Il faut, pour éviter que l’arthrose ne s’aggrave et conduise à l’usure de l’articulation et la mise en place d’une prothèse, rectifier le parallélisme du genou en modifiant l’axe du tibia le plus souvent, et parfois du fémur. C’est ce que l’on appelle l’ostéotomie, qui veut dire en fait « coupe de l’os ».
L’intérêt de cette intervention est de corriger la cause de l’arthrose en permettant d’éviter la surcharge d’un compartiment par rapport à l’autre, et donc de permettre une stabilisation des lésions osseuses, sans toucher à l’articulation. Il s’agit d’une intervention très bénéfique à un stade débutant d’arthrose du genou.
Nous n’aborderons ici que l’ostéotomie classique c’est-à-dire l’ostéotomie de valgisation (OTV). Elle concerne les patients en varus (jambes arquées) avec une douleur interne aux genoux. L’intervention va consister à corriger cette déformation pour mettre le genou en valgus et donc diminuer les contraintes en interne afin de soulager ce compartiment.
Quel est le « patient idéal » pour une ostéotomie tibiale de valgisation ?
Voici les caractéristiques du « patient idéal » :
- Age < 65 ans (cinquantaine ++)
- Douleur localisée uniquement en interne sur le genou
- Amplitudes articulaires normales
- Testing Ligamentaire normal
- Pas d’arthrite inflammatoire (type polyarthrite rhumatoïde…)
- Pas d’obésité
Quelles sont les étapes de la prise en charge ?
La première chose à faire est de consulter votre chirurgien. Ce dernier, suite à l’interrogatoire et l’examen clinique, va déterminer votre degré d’arthrose et voir si vous êtes éligible à une ostéotomie.
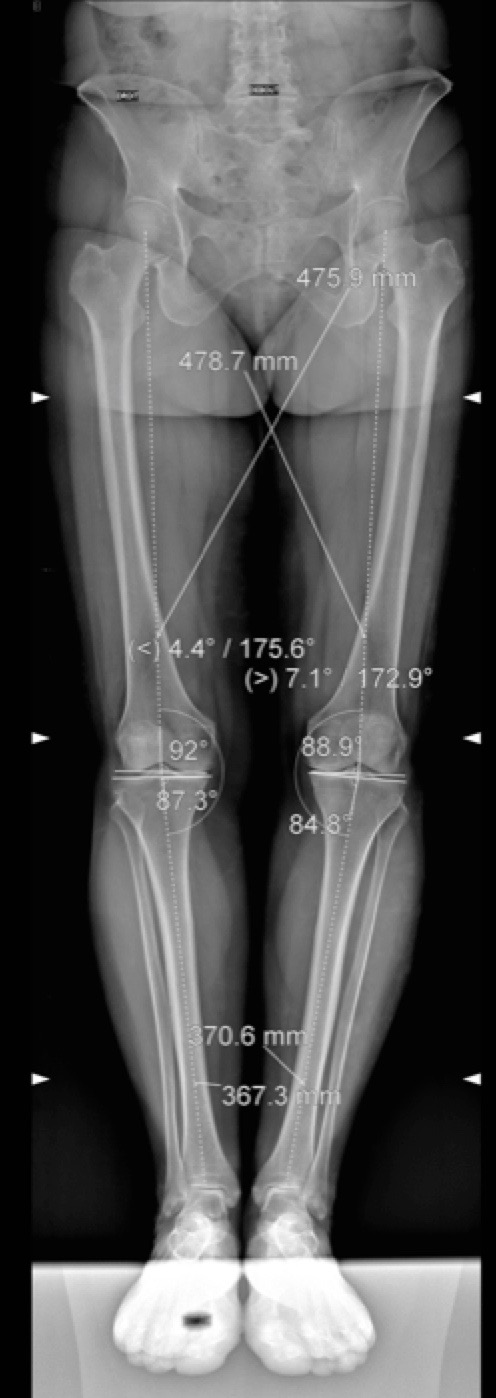
Un bilan radiographique standard sera indispensable avec en particulier une radiographie des membres inférieurs en totalité (« pangonogramme ») pour que le chirurgien puisse calculer vos axes et déterminer votre morphologie.
Il faudra voir ensuite le médecin anesthésiste en consultation afin que ce dernier vérifie vos antécédents, votre traitement, vous examine… Il aura besoin des résultats d’une prise de sang et de connaître vos traitements. Pensez à lui apportez vos ordonnances. Il demandera éventuellement un bilan complémentaire auprès de votre cardiologue, pneumologue ou autre spécialiste en fonction de vos antécédents.
Nous ferons également un dépistage nasal du staphylocoque car 40% environ de la population est porteuse de ce staphylocoque dans le nez. Si tel était le cas, nous traiterions celui ci par une pommade antibiotique à appliquer dans le nez afin de limiter les risques d’infection au cours de la chirurgie.
Quels sont les conseils à respecter en pré-opératoire ?
- Tabac : le tabac entraîne une diminution de l’oxygène dans le sang. Même une cigarette par jour diminue de 50% les capacités de cicatrisation du corps. Il entraine également une augmentation significative du risque d’infection en post-opératoire. L’intervention peut être l’occasion d’un sevrage tabagique.
- Poids : un poids important est un facteur de risque d’usure articulaire et d’échec de l’ostéotomie. De plus, une surcharge pondérale est une difficulté supplémentaire à la cicatrisation et/ou à la reprise (ou maintien) des activités quotidiennes. Perdez du poids si possible avant l’intervention même si le surpoids ne contre-indique pas l’intervention. Votre chirurgien pourra vous guider vers une diététicienne.
- Préparation musculaire et kinésithérapie : en amont de l’opération, la douleur et l’usure ont dégradé les capacités fonctionnelles de votre genou : les tendons sont rétractés, les muscles affaiblis... Essayez d’entretenir au maximum vos amplitudes articulaires et votre tonus musculaire. Le résultat de l’ostéotomie n’en sera que meilleur ! Pour cela, marchez quotidiennement et pensez à vous étirer. Vous pouvez pour vous aider faire des séances de kinésithérapie en pré-opératoire.
Quelles sont les étapes chirurgicales d’une ostéotomie tibiale de valgisation ?
La chirurgie peut être sous anesthésie générale ou sous rachi-anesthésie en n’endormant que les membres inférieurs.
Elle dure selon les cas entre 30 minutes et 1 heure.
Cette chirurgie peut être réalisée sous navigation. Il s’agit d’un système de capteurs placés sur le fémur et le tibia du patient qui permettent au chirurgien de connaître précisément le degré de correction à apporter.
L’incision cutanée fait environ 10 cm à la face antérieure du genou.
L’intervention consiste à couper le tibia à la scie oscillante en gardant une charnière à la partie externe de l’os afin de pouvoir l’ouvrir et donc l’amener en valgus.
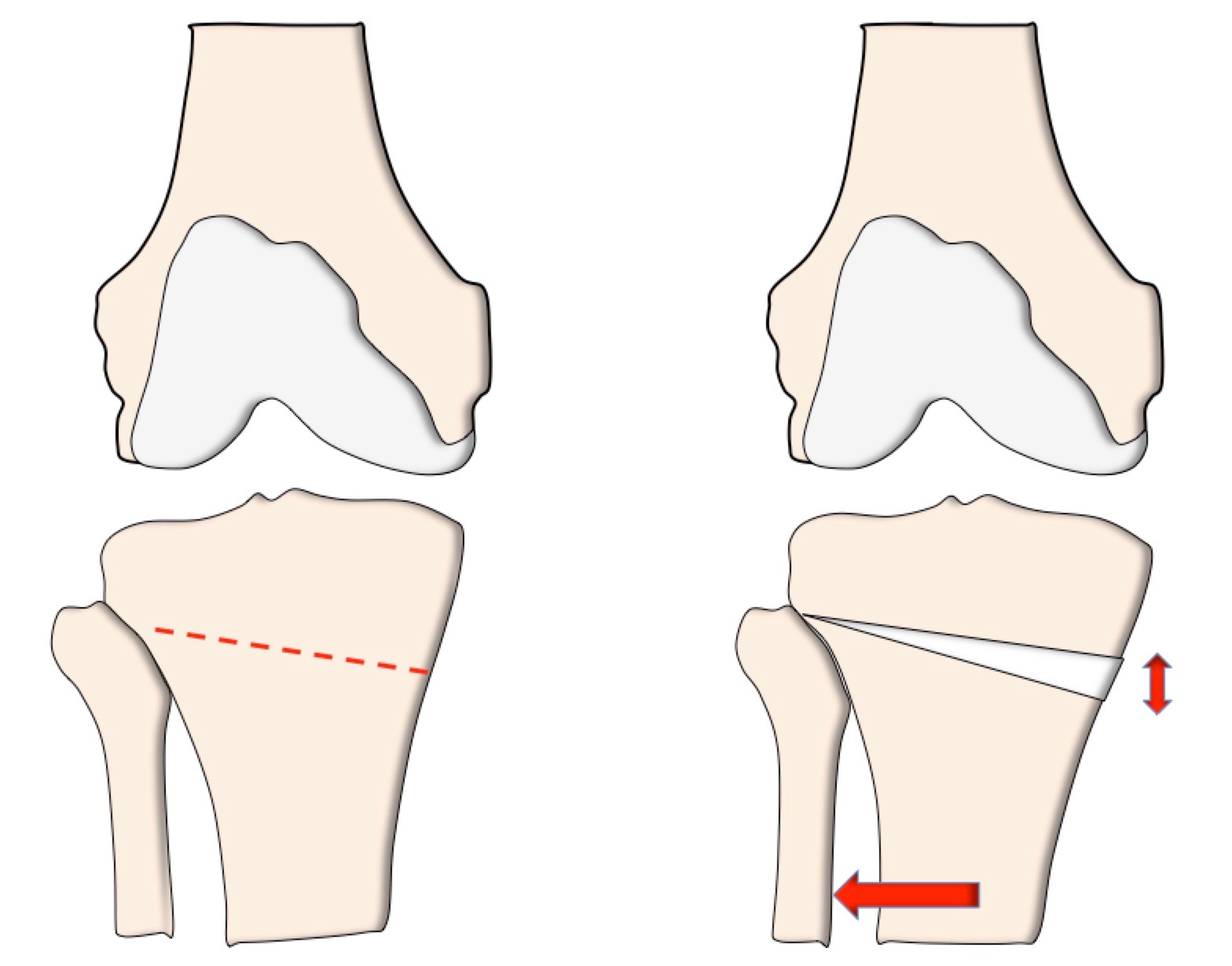
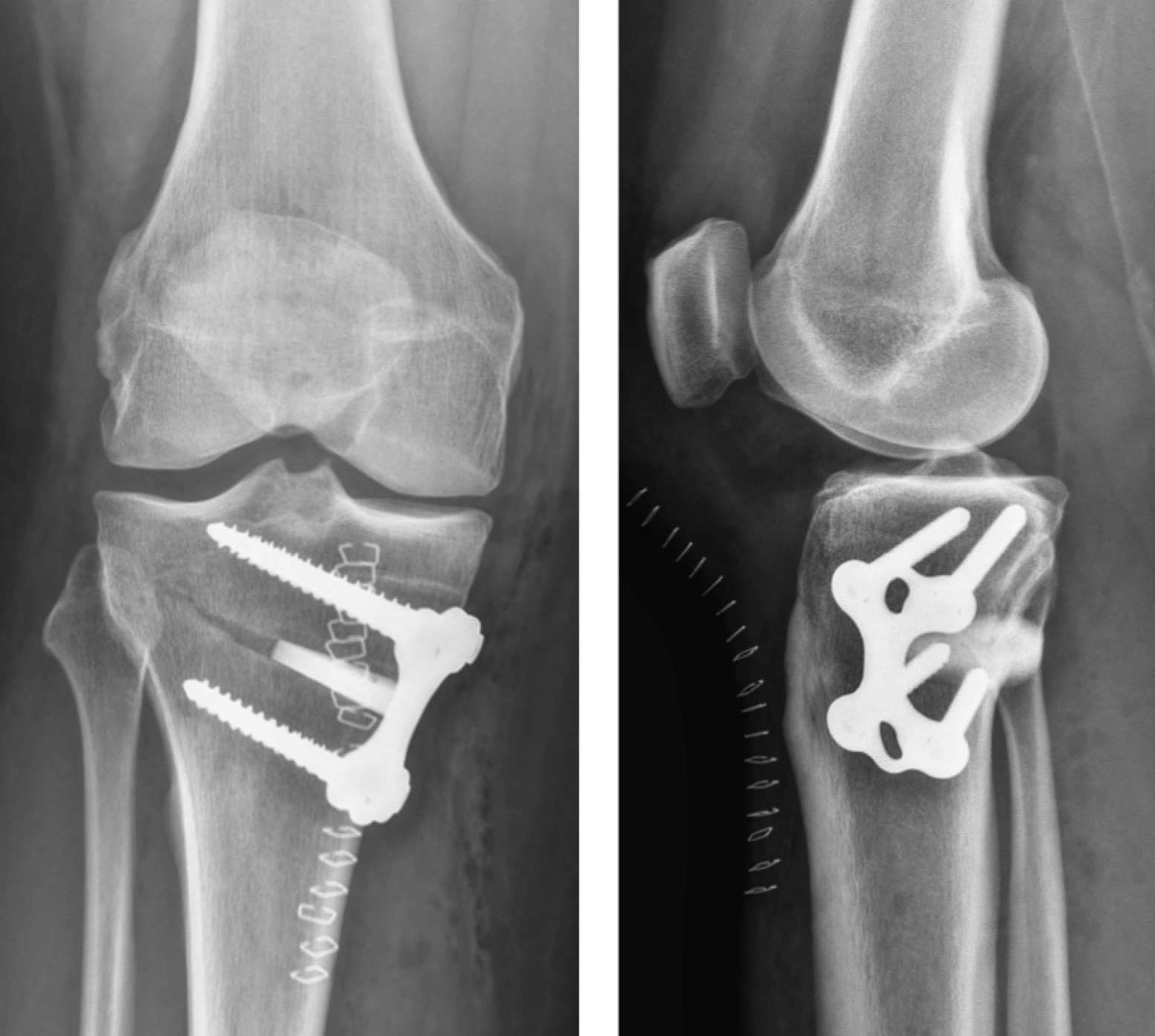
Pour stabiliser cette ostéotomie, le chirurgien place une cale en Phosphate Tricalcique résorbable dans le trait d’ostéotomie puis une plaque à la partie interne de l’os avec des vis.
Nous sommes très vigilants sur la gestion de la douleur en péri et post-opératoire (blocs anesthésiques complémentaires, pompes à morphine…)
Nous réalisons d’ailleurs systématiquement des infiltrations de produits anesthésiants dans le genou au cours de la chirurgie.
En post-opératoire immédiat, dès la salle de réveil, vous aurez une attelle réfrigérée qui comprime également le genou par phases de 30 minutes. Vous conserverez cette attelle pendant 6 heures, jusqu’à votre retour en chambre. Cette attelle permet de diminuer la douleur et d’éviter la formation d’un hématome trop important.
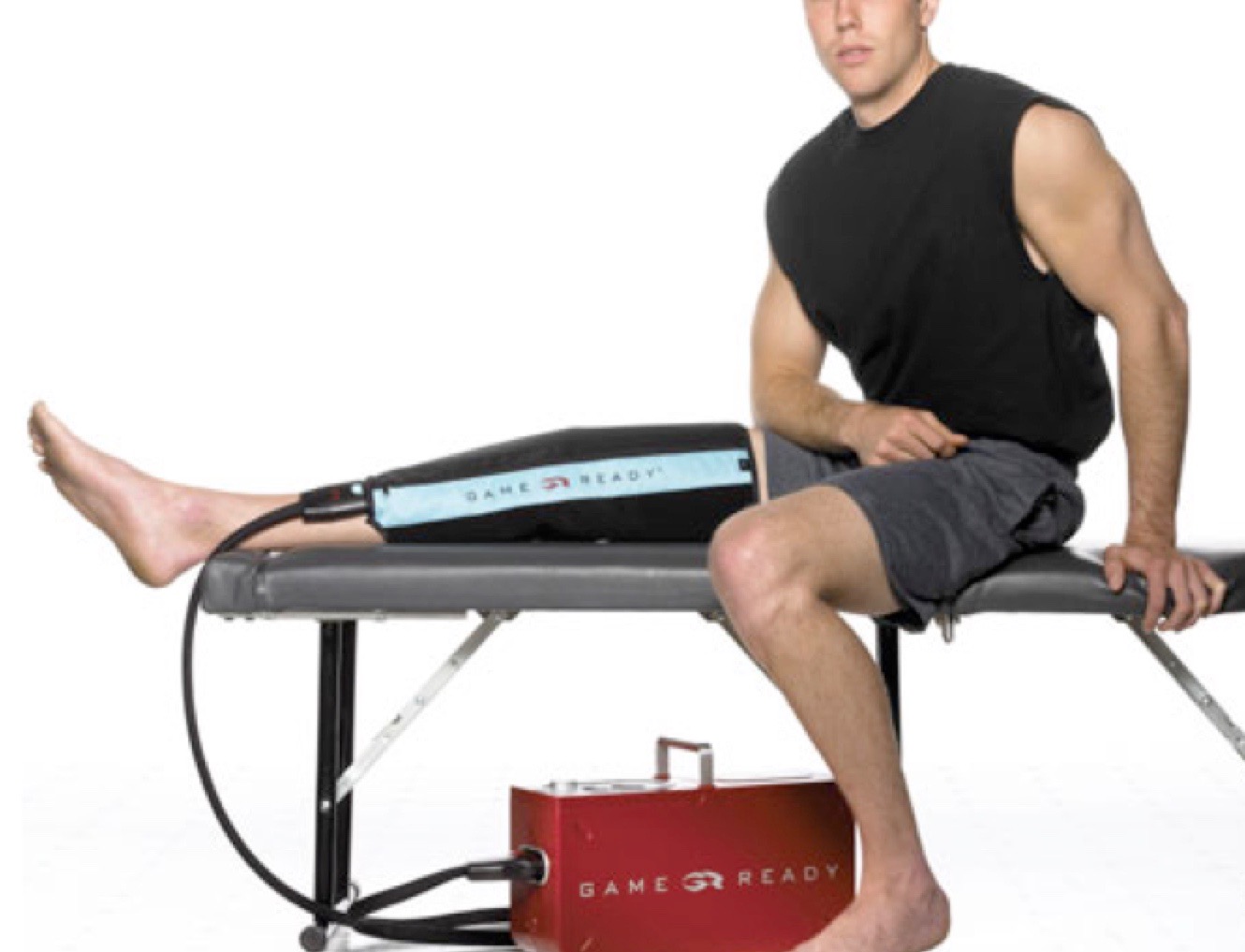
Quelles sont les suites d’une ostéotomie tibiale de valgisation?
Si un drain de redon a été placé dans votre genou par le chirurgien pour drainer le sang, il sera enlevé par l’infirmière le lendemain de l’intervention.
La rééducation débutera d’emblée après la chirurgie. Vous serez levé le soir même de la chirurgie ou le lendemain en fonction de votre heure de passage au bloc opératoire mais avec des béquilles que vous conserverez 6 semaines.
Il n’y a pas d’attelle à porter, pas même la nuit, sauf cas particulier.
Concernant l’appui et la marche, en fonction de l’importance de la correction chirurgicale et de votre poids, le chirurgien pourra différer la reprise de la marche d’un mois. Vous devrez donc utiliser des béquilles sans marcher sur le membre opéré pendant cette durée.
Vous aurez donc des piqures d’anticoagulants tous les jours pendant cette durée de décharge.
Des soins infirmiers sont nécessaires aussi tous les 3 jours pour les soins de pansements.
La durée d’hospitalisation varie en fonction des patients et de leurs antécédents médicaux entre 2 et 4 jours.
La reprise de la conduite automobile sera possible 1 mois et demi environ après la chirurgie.
La reprise professionnelle dépendra de la nature de votre travail. Elle sera possible vers deux mois pour les travaux sédentaires/de bureau ; vers 4 mois pour les travailleurs de force/manuels.
Le retour à domicile est la règle. Seuls les patients isolés socialement iront en centre de rééducation. Le retour à la maison se fait avec votre entourage ou en ambulance.
Quel résultat peut t-on espérer d’une ostéotomie tibiale de valgisation ?
L’OTV a parfois mauvaise presse car les résultats sont un peu longs à s’installer. Il faut attendre entre 4 et 6 mois avant d’avoir un vrai soulagement des douleurs car le genou doit réapprendre à fonctionner avec sa nouvelle morphologie. Mais cette indolence est obtenue dans 90 à 95% des cas.
Toutefois, il s’agit d’une intervention très éprouvée et codifiée qui a le gros avantage de conserver votre os. Il s’agit donc d’un traitement conservateur idéal chez les patients « jeunes » car il ne coupe pas les ponts pour une éventuelle prothèse plus tard.
Une fois que l’ostéotomie est consolidée, vous pourrez refaire tout ce que vous souhaitez, y compris les sports « à risque » car vos os seront solides.
A noter qu’il est parfois nécessaire d’enlever la plaque d’ostéotomie un à deux ans après la chirurgie car celle-ci peut gêner. Mais ce geste court se déroule en ambulatoire et possède des suites très simples (appui d’emblée…)
Une « bonne ostéotomie » doit soulager les douleurs pendant 8 à 10 ans. Après, il est possible de mettre une prothèse si les douleurs venaient à revenir.
Quelles sont les complications potentielles d’une OTV?
Ce sont les complications classiques d’une chirurgie du genou :
- L’hématome post-opératoire. Très classique, il est lié au saignement normal après la chirurgie. Il est rarement très volumineux. Les bas de contention et la glace permettent de le limiter.
- Les phlébites et/ou embolies pulmonaires, représentées par un ou plusieurs caillots (formés dans une veine de la jambe ou de la cuisse (phlébite), pouvant migrer vers le cœur, puis vers le poumon (embolie pulmonaire). Le lever précoce, les bas de contention à porter pendant un mois, et le traitement anticoagulant préventif d’un mois également visent à prévenir cette complication.
- L'infection est possible au niveau du site opératoire. Elle reste cependant rare, moins de 0,5% des cas. Avant l'intervention, il faut vérifier l'absence de "réservoir de microbes" tels qu'un abcès dentaire, une infection des urines ou de la peau, ou tout autre état infectieux local ou à distance de la région du genou. Une préparation cutanée vous sera recommandée en complément de la préparation pré-opératoire proprement dite ainsi qu’un dépistage nasal du staphylocoque doré. Pendant la chirurgie, des précautions maximales d’asepsie sont prises. Des antibiotiques sont systématiquement prescrits au moment de l'intervention. Après la chirurgie, les soins de pansements par l’infirmière et des consultations régulières auprès du chirurgien permettront de prévenir et de détecter l’éventuelle survenue d’une infection. Des facteurs liés au patient augmentent grandement les risques d’infection : l’obésité, le diabète, le tabagisme, les traitements par corticoïdes, la dénutrition, la colonisation des narines par le Staphylococcus aureus.
- La raideur post-opératoire : est exceptionnelle car la chirurgie ne touche pas l’articulation du genou en tant que telle.
- L’hypoesthésie de la face antérieure du genou, c’est-à-dire une baisse de la sensibilité (sensation de « peau cartonnée ») au niveau de la peau autour de la cicatrice. Cette hypoesthésie récupère en 1 an environ mais parfois de manière incomplète.
Une complication est spécifique à l’OTV : le retard de consolidation ou la pseudarthrose du foyer d’ostéotomie. Parfois, l’os consolide mal au niveau du trait d’ostéotomie et le chirurgien peut être amené à faire une nouvelle greffe d’os pour le faire consolider.
Les complications neuro-vasculaires sont rares. Elles peuvent toucher le nerf sciatique ou les vaisseaux poplités qui sont en arrière du genou.
A noter un élément qui n’est pas une complication mais une conséquence normale de l’intervention : la jambe qui part un peu vers l’extérieur (en valgus, ce qui est le but de la chirurgie !) et que certains patients trouveront inesthétique.
A retenir :
- L’ostéotomie tibiale de valgisation (OTV) est une intervention chirurgicale qui vise à corriger la déformation naturelle du genou en varus (jambes arquées).
- Elle est indiquée en cas d’arthrose isolée du compartiment interne chez des patients de moins de 65 ans.
- L’examen clinique et les radiographies standard suffisent pour faire le diagnostic et poser l’indication d’OTV.
- L’OTV donnent d’excellents résultats avec un « genou oublié » dans plus de 90% des cas même si ce résultat met quelques mois à s’installer.
